Qu'est-ce que le syndrome de Raynaud ?
Le syndrome de Raynaud est une affection des vaisseaux sanguins, généralement au niveau des doigts ou des orteils, qui provoque un rétrécissement des vaisseaux sanguins en cas d’exposition à des températures froides ou à des périodes de stress. Ce rétrécissement, ou vasoconstriction, entraîne une diminution de l’irrigation sanguine des zones touchées.
Cette affection est également connue sous le nom de maladie de Raynaud ou de maladie de Raynaud primaire lorsqu’elle ne s’accompagne pas d’une obstruction artérielle. Dans les cas où elle s’accompagne d’une obstruction artérielle, on parle de phénomène de Raynaud ou de maladie de Raynaud secondaire.
Les termes « syndrome de Raynaud », « maladie de Raynaud », « phénomène de Raynaud » et « trouble de Raynaud » sont souvent utilisés de manière interchangeable.
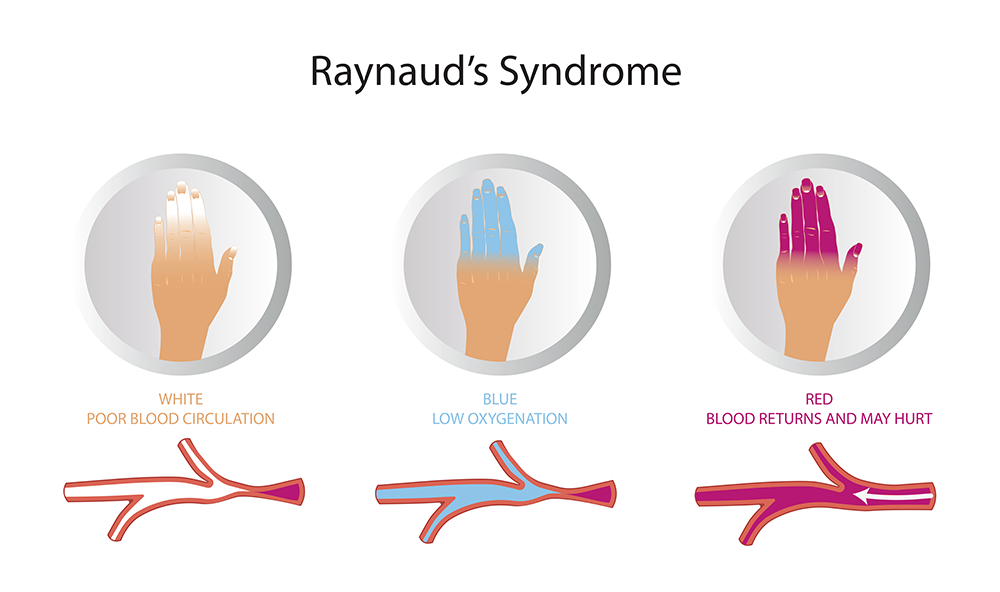
Lorsque la maladie de Raynaud se manifeste, le sang ne peut pas atteindre la surface de la peau, ce qui entraîne une coloration blanche ou bleue de certaines zones. Dans les cas graves, cette réduction du flux sanguin peut entraîner des plaies ou la mort des tissus1.
Prévalence et facteurs de risque du syndrome de Raynaud
Le syndrome de Raynaud touche environ 5 % de la population2, avec une fréquence plus élevée chez les femmes. Elle est plus fréquente dans les régions au climat froid.
Les facteurs de risque de cette maladie sont le tabagisme et la consommation d’alcool.
Comment tester la maladie de Raynaud
Pour diagnostiquer la maladie de Raynaud, des tests physiologiques sont généralement effectués. Ces tests comprennent la mesure des formes d’onde de la photopléthysmographie (PPG) avec ou sans pression sanguine dans les doigts ou les orteils, à la fois à température ambiante et après une immersion dans le froid.
Matériel nécessaire

Vasculaire
Machine
Machine
PPG
Capteurs
Brassards gonflables
Capteur de température
Voici un exemple de guide étape par étape pour réaliser le test du syndrome de Raynaud basé sur la PPG (il est également possible de réaliser le test avec des brassards de pression et des capteurs PPG) :
-
Préparation : Veiller à ce que l’environnement d’essai soit approprié et que les conditions de température soient contrôlées. Veillez à ce que la température de la pièce soit confortable et constante pendant toute la durée du test.
-
Explication et consentement : Expliquez la procédure au patient, y compris son objectif et les sensations potentielles qu’il pourrait ressentir pendant le test. Obtenir le consentement éclairé du patient avant de procéder.
-
Positionnement : Demandez au patient de s’asseoir dans une position détendue, les mains ou les pieds confortablement posés sur une surface.
-
Mesure de référence : Avant toute exposition au froid, mesurez la forme d’onde de la photopléthysmographie (PPG) et/ou la pression artérielle des doigts ou des orteils à température ambiante. Enregistrez ces mesures comme valeurs de référence pour une comparaison ultérieure.
-
Immersion à froid : Retirez le capteur PPG des doigts ou des orteils du patient. Préparer un récipient rempli d’eau froide. Demandez au patient d’immerger sa main ou son pied (selon la zone testée) dans l’eau froide pendant une durée déterminée. L’immersion dans le froid doit être suffisamment longue pour susciter une réaction, mais pas au point de provoquer une gêne ou une douleur.
-
Observation et mesures : Pendant que la main ou le pied est immergé dans l’eau froide, observez attentivement les changements de couleur de la zone affectée. Notez tout signe visible de blanchiment ou de décoloration.
-
Période de récupération : Après la durée d’immersion dans l’eau froide spécifiée, demandez au patient de retirer sa main ou son pied de l’eau froide et de la laisser revenir à la température ambiante. Fixez à nouveau les capteurs PPG et mesurez le rétablissement des ondes PPG ou de la pression artérielle lorsque la zone affectée revient à son état de base.
-
Analyse et interprétation : Comparez les formes d’ondes PPG ou les mesures de la pression artérielle prises pendant l’immersion dans le froid et la période de récupération avec les valeurs de base. Recherchez tout changement significatif, tel qu’un retard de récupération ou des schémas anormaux, qui pourraient indiquer un syndrome de Raynaud ou d’autres affections connexes.
-
Documentation et rapports : Consigner avec précision les résultats des essais, y compris les mesures, les réponses observées et toute observation notable. Préparer un rapport complet résumant les résultats et les interprétations en vue d’une analyse plus approfondie ou d’une consultation avec un professionnel de la santé.
Ce guide étape par étape pour la réalisation d’un test de Raynaud est fourni à titre d’information uniquement. Les professionnels de santé doivent s’appuyer sur leur expertise, leur jugement clinique et les protocoles institutionnels pour une administration et une interprétation précises. Des informations cliniques supplémentaires, les antécédents du patient, un examen physique et d’autres tests diagnostiques peuvent être nécessaires pour une évaluation complète.
Utilisation du Falcon pour les mesures de la maladie de Raynaud
La machine vasculaire Falcon/PRO offre des avantages significatifs pour le diagnostic de la maladie de Raynaud :
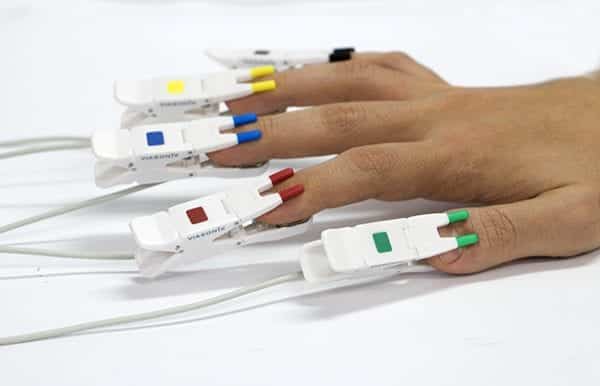
- Efficacité accrue : Protocoles dédiés aux tests de Raynaud, permettant une mesure rapide et simultanée des formes d’onde de la photopléthysmographie (PPG) et de la pression artérielle systolique dans les 5 doigts ou orteils en même temps. Cela réduit considérablement le temps et les efforts nécessaires pour effectuer le test par rapport aux méthodes traditionnelles qui nécessitent des mesures séparées pour chaque chiffre.
- Amélioration de l’expérience du patient : Grâce aux 5 capteurs PPG indépendants, les patients n’ont plus besoin de répéter le processus fastidieux et parfois douloureux d’immersion de chaque doigt ou orteil dans l’eau froide.
- Mesures complètes : Effectuez simultanément 5 mesures PPG et 10 enregistrements du volume du pouls (PVR) sur les doigts ou les orteils.
- Contrôle intégré de la température : Un capteur de température intégré est essentiel pour documenter la température de la peau pendant l’immersion dans le froid et pour surveiller en permanence la température de la peau pendant la période de récupération.
- Analyse et rapports simplifiés : Diverses options d’impression et de rapport spécialement conçues pour une comparaison détaillée entre les résultats avant et après l’immersion.
Résultats attendus
Lors d’un test du syndrome de Raynaud, plusieurs résultats attendus et observations peuvent être notés. Tout d’abord, pendant la phase d’immersion dans le froid, la zone affectée peut présenter des changements de couleur, devenant blanche ou bleue en raison de la vasoconstriction et de la réduction du flux sanguin. Cette décoloration est un signe caractéristique du syndrome de Raynaud.
En outre, le test se concentre sur le temps nécessaire pour que les formes d’ondes PPG reviennent à leur niveau d’amplitude de pré-immersion après une exposition à des températures froides.
Les ondes PPG devraient se rétablir progressivement et revenir à leur niveau de base au bout d’une dizaine de minutes. Ce temps de récupération peut varier en fonction de facteurs individuels et de la gravité de l’affection. Une durée plus longue pour que les formes d’onde reviennent aux niveaux antérieurs à l’immersion peut indiquer la présence d’un état pathologique lié à la maladie de Raynaud. Phénomène.
La mesure de la pression artérielle systolique peut fournir des informations supplémentaires sur le diagnostic. Dans les cas de maladie de Raynaud secondaire, on observe généralement une diminution de la pression artérielle systolique par rapport à la maladie de Raynaud primaire. Cette différence de pression artérielle permet de distinguer les formes primaires et secondaires de la maladie.
En résumé, les résultats attendus d’un test du syndrome de Raynaud comprennent des changements de couleur dans la zone affectée, un retour progressif des formes d’ondes PPG à leurs niveaux de base en l’espace d’environ 10 minutes, et des variations potentielles de la pression artérielle systolique entre les cas de Raynaud primaire et secondaire. Ces observations constituent des indicateurs importants pour le diagnostic et l’évaluation de la maladie.
Littérature sélectionnée
Wigley FM. Pratique clinique. Phénomène de Raynaud. N Engl J Med. 2002;347(13):1001-1008.
Évaluation de la maladie occlusive artérielle du membre supérieur, Steven R. Talbot, dans « Introduction à l’échographie vasculaire », Ed. Pellerito et Polak, Elsevier Health Sciences, 2012, Ch 15, pp 262-280
Herrick AL. Pathogénie du phénomène de Raynaud. Rheumatology (Oxford). 2005 Mai;44(5):587-96
Three-Grade Classification of Photoplethysmography for Evaluating Effects of Treatment in Raynaud Phenomenon, Shin-Seok Yang et al, Angiology 64(8) 609-613, 2012
Multifinger photoplethysmography and digital blood pressure measurement in patients with Raynaud’s phenomenon of the hand, J H Tordoir, L B Haeck, H Winterkamp, W Dekkers, J Vasc Surg, 1986 Mar;3(3):456-61.
Disclaimer of Information & Content
The content of Viasonix Ltd. website is for information only, not advice or guarantee of outcome. Information is gathered and shared from reputable sources; however, Viasonix Ltd. Management is not responsible for errors or omissions in reporting or explanation. No individuals, including those under our active care, should use the information, resources or tools contained within this self-diagnosis or self-treat any health-related condition. Viasonix Ltd. Management gives no assurance or warranty regarding the accuracy, timeliness or applicability or the content.