Was ist die Sichelzellenanämie?
Die Sichelzellkrankheit (SCD) ist eine erbliche Erkrankung des Blutes, die durch eine abnorme Form von Hämoglobin verursacht wird, die zu verzerrten (sichelartigen) roten Blutkörperchen führt. Sie ist mit einem hohen Schlaganfallrisiko verbunden, insbesondere in den ersten Lebensjahren.
Diese „gesickten“ roten Blutkörperchen sind weniger flexibel und neigen dazu, aneinander zu kleben, was zu Verstopfungen in den Blutgefäßen führt. Das Hauptrisiko der Sichelzellenanämie besteht daher in der Gefahr von Gefäßverengungen oder -verschlüssen, die zu subklinischen Infarkten, akuten Schlaganfällen und Blutungen führen können.
Aus genetischer Sicht wird SCD hauptsächlich vererbt, wenn ein Kind zwei Kopien des Hämoglobin-S-Gens erhält, eine von jedem Elternteil. Personen mit nur einer Kopie des Gens können jedoch eine Erkrankung haben, die als Sichelzellenanämie bezeichnet wird und in der Regel keine Symptome verursacht, aber an ihre Nachkommen weitergegeben werden kann.
Symptome der Sichelzellenanämie:
- Schmerzkrisen: SCD kann Episoden starker Schmerzen verursachen, die als Schmerzkrisen bezeichnet werden. Diese Episoden treten auf, wenn gesichelte rote Blutkörperchen den Blutfluss in den kleinen Blutgefäßen blockieren.
- Anämie: Die abnorme Form der roten Blutkörperchen kann zu einem Mangel an gesunden roten Blutkörperchen führen, was eine Anämie verursacht.
- Müdigkeit: Anämie kann zu Müdigkeit und Schwäche führen, da die Sauerstofftransportkapazität des Blutes reduziert ist.
- Gelbsucht: Beim Abbau der kränkelnden roten Blutkörperchen wird eine Substanz namens Bilirubin freigesetzt, die zu einer Gelbfärbung von Haut und Augen führt (auch als Gelbsucht bezeichnet).
- Schädigung der Organe: Die wiederholten Verstopfungen und der verminderte Blutfluss können Organe schädigen, insbesondere Milz, Nieren und Leber.
Kinder vor dem 20. Lebensjahr mit SCD sind besonders anfällig und haben ein hohes Risiko, einen ischämischen Schlaganfall zu entwickeln. Eine Bluttransfusion kann in diesen Fällen dazu beitragen, das Schlaganfallrisiko deutlich zu senken.
Hohes Schlaganfallrisiko bei Sichelzellenanämie
Eine der kritischsten Komplikationen von SCD ist das erhöhte Schlaganfallrisiko, insbesondere bei Kindern. Kinder mit SCD vor dem 20. Lebensjahr sind besonders anfällig für einen Schlaganfall, weshalb eine frühzeitige Erkennung und Präventionsmaßnahmen von entscheidender Bedeutung sind.
Ein regelmäßiges und routinemäßiges transkranielles Doppler-Screening (TCD) ist für Patienten mit SCD von entscheidender Bedeutung, um diejenigen zu identifizieren, die ein Schlaganfallrisiko haben. Die TCD ist ein nicht-invasives und sicheres Diagnoseinstrument, das die Blutflussgeschwindigkeiten in den Blutgefäßen des Gehirns misst. Es ist die wichtigste Methode zur Bewertung des Schlaganfallrisikos bei SCD-Patienten.
Warum die TCD bei SCD-Patienten routinemäßig benötigt wird:
- Frühzeitige Erkennung von abnormalem Blutfluss: Mit der TCD können medizinische Fachkräfte abnormale Blutflussmuster im Gehirn erkennen, die auf ein erhöhtes Schlaganfallrisiko hinweisen können. Wenn diese Muster frühzeitig erkannt werden, können medizinische Eingriffe und Präventivmaßnahmen durchgeführt werden, um die Wahrscheinlichkeit eines Schlaganfalls zu verringern.
- Proaktive Schlaganfallprävention: Das routinemäßige TCD-Screening hilft Gesundheitsdienstleistern, einen proaktiven Ansatz zur Schlaganfallprävention bei SCD-Patienten zu verfolgen. Die frühzeitige Erkennung von Risikopersonen ermöglicht die Durchführung geeigneter Therapien, wie Bluttransfusionen oder andere medizinische Eingriffe, um das Risiko eines Schlaganfalls und seiner verheerenden Folgen zu verringern.
- Personalisierte Behandlungspläne: Die TCD-Ergebnisse liefern wertvolle Informationen über das spezifische Schlaganfallrisiko eines Patienten. Gesundheitsdienstleister können auf der Grundlage der individuellen TCD-Befunde maßgeschneiderte Behandlungspläne erstellen und so sicherstellen, dass die Patienten die am besten geeigneten und wirksamsten Präventionsstrategien erhalten.
- Langfristige Überwachung: Das routinemäßige TCD-Screening ermöglicht eine kontinuierliche Überwachung des Schlaganfallrisikos eines Patienten im Laufe der Zeit. Dies ermöglicht es den medizinischen Fachkräften, den Behandlungsplan entsprechend der Entwicklung des Zustands des Patienten anzupassen.
- Bessere Behandlungsergebnisse: Rechtzeitiges TCD-Screening und präventive Maßnahmen verbessern die Patientenergebnisse erheblich, indem sie das Risiko eines Schlaganfalls und seiner möglichen Komplikationen, einschließlich bleibender neurologischer Schäden und Behinderungen, minimieren.
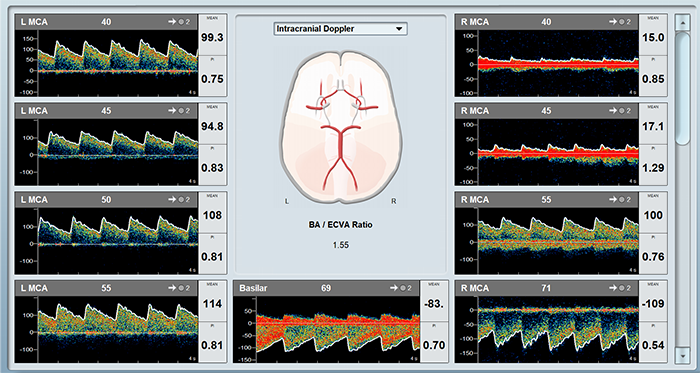
Beispiel einer Sichelzellenmessung mit dem Viasonix Dolphin System, das die automatischen Schwellenwerte über der Spektrumanzeige zeigt.
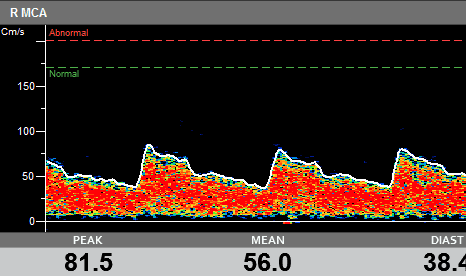
Wie man TCD bei Sichelzellenanämie einsetzt
Der transkranielle Doppler (TCD) ist ein wichtiges nicht-invasives Verfahren zur Ermittlung des Schlaganfallrisikos bei SCD-Patienten. Es gibt verschiedene Scan-Protokolle für SCD, aber im Allgemeinen werden Geschwindigkeitsmessungen im vorderen und hinteren Kreislauf durchgeführt, um hohe oder anderweitig abnorme Blutflussgeschwindigkeiten zu erkennen.
Schritt 1: STOPP-Protokoll
Die gebräuchlichsten Leitlinien für die Untersuchung auf Sichelzellenanämie sind die Leitlinien der „Stroke Prevention in Sickle Cell Disease“ (STOP) Studie. Diese Leitlinien enthalten standardisierte Protokolle für die Anwendung des transkraniellen Doppler-Ultraschalls (TCD) zur Beurteilung des Schlaganfallrisikos bei Kindern mit Sichelzellenanämie.
Schritt 2: Vorbereitung des Patienten
Stellen Sie sicher, dass der Patient bequem positioniert ist, vorzugsweise im Liegen, um die Bewegungen während des Tests zu minimieren.
Schritt 3: Auswahl eines TCD-Systems
Wählen Sie ein geeignetes TCD-System mit einer 2-MHz-Doppler-Sonde, die für ihre hochwertige und hochempfindliche Blutflussmessung bekannt ist. Es ist wichtig, dass das TCD-System die mittlere Geschwindigkeit in (Time Average Mean of the Maximum velocities) TAMM-Methode.
Schritt 4: Einrichtung des TCD-Systems
Konfigurieren Sie das TCD-System auf die geeigneten Einstellungen für SCD-Tests, einschließlich Tiefenauflösung und Geschwindigkeitsskala, gemäß den STOP-Richtlinien.
Schritt 5: Scanning-Protokoll
Beginnen Sie mit einer sorgfältigen Untersuchung des vorderen und hinteren Gehirnkreislaufs, um abnormale Blutflussgeschwindigkeiten zu erkennen, die mit einem erhöhten Schlaganfallrisiko verbunden sind.
Beginnen Sie bei Kindern mit dem Scannen der mittleren Hirnarterie (MCA) in einer geringen Tiefe von weniger als 40 mm, um genaue Geschwindigkeitsmessungen zu erhalten. Optimierte Geschwindigkeitsaufzeichnungen entlang des Gefäßes mit einer hohen Tiefenauflösung von mindestens 2 mm Tiefenschritten.
Führen Sie weiterhin Scans anderer relevanter Blutgefäße durch, z. B. der Arteria cerebri anterior (ACA), der Arteria cerebri posterior (PCA) und der distalen Arteria carotis interna (ICA), um die Blutflussgeschwindigkeiten in diesen Gefäßen zu beurteilen.
Schritt 6: Analyse und Interpretation der Ergebnisse
Erfassen Sie die Dopplerdaten während des Scanvorgangs, um Geschwindigkeitsmessungen in den Hirngefäßen zu erhalten. Analysieren Sie danndie Doppler-Wellenformen und Parameter, einschließlich der TAMM, mit der Software des TCD-Systems.
Vergleichen Sie schließlich die erhaltenen Geschwindigkeitsmessungen mit den STOP-Richtlinien, um die Risikoklassifizierung für den Patienten zu bestimmen.
Wichtiger Hinweis:
Diese Schritt-für-Schritt-Anleitung zur Durchführung eines Sichelzellenanämie-Tests dient nur zu Informationszwecken. Das medizinische Fachpersonal sollte sich bei der korrekten Verabreichung und Interpretation auf sein Fachwissen, sein klinisches Urteil und die institutionellen Protokolle verlassen. Für eine umfassende Beurteilung können zusätzliche klinische Informationen, eine Anamnese, eine körperliche Untersuchung und andere diagnostische Tests erforderlich sein.

2-MHz-Doppler-Sonde
Hochwertige und hochempfindliche Dopplersonde
Verwendung von Dolphin für den SCD-Test
Das Dolphin TCD verfügt über ein spezielles Untersuchungsprotokoll für Sichelzellenanämie (SCD). Das Protokoll orientiert sich an den Leitlinien der STOP-Studie (Stroke Prevention in Sickle Cell Disease):
- TAMM-Methode: Der Dolphin zeigt alle relevanten Doppler-Parameter an, einschließlich der mit der TAMM-Methode berechneten mittleren Geschwindigkeit (Mean Velocity), wie im STOP-Protokoll gefordert.
- Tiefenkontrolle: Die Starttiefe der Untersuchungen erlaubt es auch, den Gefäßscan in einer geringen Tiefe zu beginnen, und die inkrementellen Tiefenschritte können gemäß den STOP-Richtlinien auf 2 mm oder mit einer viel höheren oder niedrigeren Auflösung von 0,5 mm und bis zu 5 mm Tiefenschritten konfiguriert werden.
- Erweiterte Trends: Die Dolphin-Software bietet umfassende Trendfunktionen mit Optionen zur Korrelation der TAMM-Ergebnisse mit Hämoglobin und anderen externen Tests. Bei einem erneuten Besuch eines Patienten ruft die Software die Patientengeschichte automatisch ab und fügt sie dem Bericht hinzu, um eine genauere Interpretation zu ermöglichen.
- Leistungsstarke M-Modus-Anzeige: Die phasische M-Mode-Anzeige wurde entwickelt, um zerebrale Blutgefäße schnell zu identifizieren, während die Power-M-Mode-Anzeige transiente Signale hoher Intensität, wie z. B. Embolien, die die Arterie durchqueren, klar erkennen lässt.
- HITS-Erkennung: Die fortschrittlichen und einzigartigen HITS-Verarbeitungsfunktionen des Dolphin ermöglichen eine detaillierte Analyse und Darstellung jedes vermuteten Embolieereignisses, das zu einem ischämischen Schlaganfall führen kann.
-
Cursors: Es enthält feste Geschwindigkeits-Cursors, die die normalen und anormalen Geschwindigkeitsschwellenwerte gemäß den Richtlinien markieren.
Erwartete Ergebnisse
Die wichtigste Leitlinie für TCD-Tests bei Sichelzellenanämie ist die STOP-Studie (Stroke Prevention in Sickle Cell Disease). Gemäß der STOP-Klassifikation der transkraniellen Dopplerergebnisse bei Kindern mit Sichelzellenanämie:
| Bereich | Häufige Diagnosen |
|---|---|
| < 170 | Normal |
| ≥ 170 aber < 200 | Bedingt |
| ≥ 200 | Abnormale |
| Unzureichende Klassifizierung | Die Studie konnte nicht gelesen werden |
Ausgewählte Literatur
Stroke Prevention in Sickle Cell Disease (STOP) Study Guidelines for Transcranial Doppler Testing, Fenwick T. Nichols, Anne M. Jones, and Robert J. Adams, J Neuroimaging 2001;11:354-362
The Management of Sickle Cell Disease, National Institutes of Health, Division of Blood Diseases and Resources, NIH-Veröffentlichung Nr. 02-2117, überarbeitet Juni 2002
TCD and sickle cell disease, Fenwick T. Nichols III, Robert J. Adams, & Anne M. Jones, Kapitel 7 in Cerebrovascular Ultrasound in Stroke Prevention and Treatment, Edited By Andrei V. Alexandrov, Blackwell Publishing, Inc., 2004
Bewertung: transkranielle Doppler-Sonographie: Bericht des Unterausschusses für Therapeutika und Technologiebewertung der American Academy of Neurology. Sloan MA et al, Unterausschuss für Therapeutika und Technologiebewertung der American Academy of Neurology. Neurologie. 2004 May 11;62(9):1468-81
Stroke Prevention Trial in Sickle Cell Anemia (STOP): extended follow-up and final results, Margaret T. Lee et al., BLOOD, 1 AUGUST 2006, VOLUME 108, NUMBER 3
Transcranial Doppler screening in sickle cell disease: The implications of using peak systolic criteria, Lena N Naffaa, Yasmeen K Tandon, Neville Irani, World J Radiol 2015 February 28; 7(2): 52-56
Transkranieller Doppler-Ultraschall in der neurologischen Chirurgie und neurokritischen Versorgung, Robert H. Bonow et al., Neurosurg Focus 47 (6):E2, 2019
Transkranieller Doppler: Techniken und fortgeschrittene Anwendungen: Teil 2, Sharma AK, Bathala L, Batra A, Mehndiratta MM, Sharma VK, Ann Indian Acad Neurol. 2016 Jan-Mar;19(1):102-7
Transkranieller Doppler, Übersichtsartikel, Manish K. Marda, Hemanshu Prabhakar, J Neuroanaesthesiol Crit Care 2015;2:215-20
Disclaimer of Information & Content
The content of Viasonix Ltd. website is for information only, not advice or guarantee of outcome. Information is gathered and shared from reputable sources; however, Viasonix Ltd. Management is not responsible for errors or omissions in reporting or explanation. No individuals, including those under our active care, should use the information, resources or tools contained within this self-diagnosis or self-treat any health-related condition. Viasonix Ltd. Management gives no assurance or warranty regarding the accuracy, timeliness or applicability or the content.